Lumbal spinalstenose
Indholdsfortegnelse
- 1 Synonymer
- 2 Generelt
- 3 Forekomst
- 4 Symptomer ved central spinalstenose (neurogen claudicatio)
- 5 Kliniske fund
- 6 Undersøgelser
- 7 MR-skanning
- 8 Klassifikation
- 9 Differentialdiagnoser
- 10 Behandling
- 11 Laminektomi
- 12 Postoperativ røntgenkontrol
- 13 Behandling/udredning i almen praksis
- 14 Behandling på sygehus
Synonymer
LSS, Forsnævring af lænderyggen
Generelt
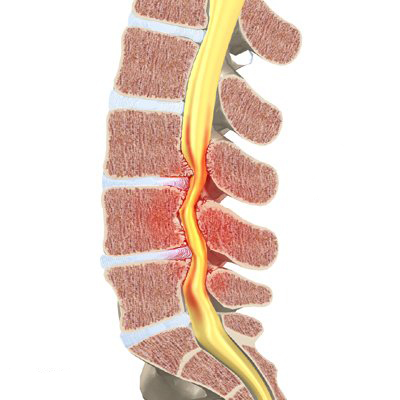
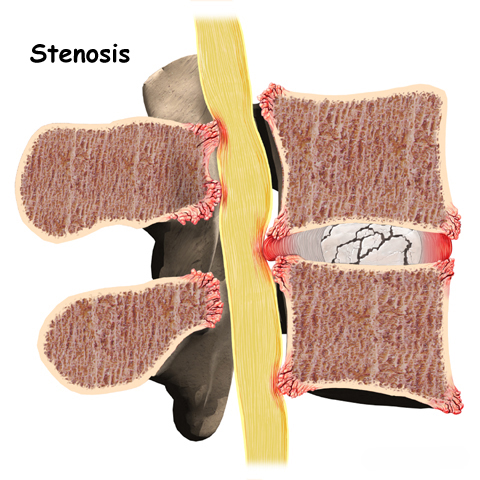
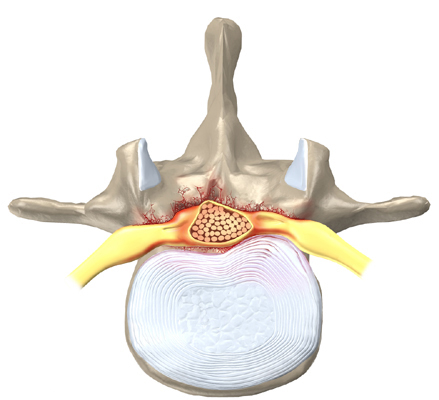
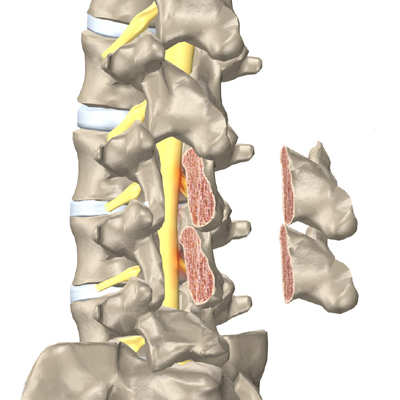
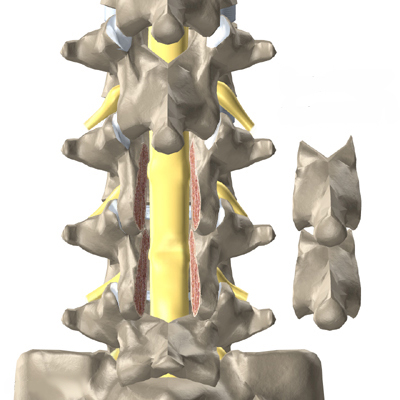
En stenose af spinalkanalen er en tiltagende forsnævring af spinalkanalens volumen, som skyldes fremadskridende degenerative processer. De spondylartrotiske forandringer viser sig ved hypertrofi af ligamenter og facetled samt osteofytdannelse. Ved spinalstenose menes oftest en central spinalstenose, men stenosen kan også være lokaliseret lateralt svarende til recesser og rodkanaler (foraminal stenose). Central og lateral stenose optræder ofte sammen, men forekommer også isoleret.
Forekomst
LSS ses med stigende hyppighed efter 50-års-alderen.
Symptomer ved central spinalstenose (neurogen claudicatio)
- smerter og paræstesier i benene
- halten
- rygsmerter
- forværring ved gang, normalt er der ikke symptomer når pt. er i hvile
- lindring ved foroverbøjning, f.eks. cykling
- nedsat gangdistance
- i svære tilfælde urininkontinens
Kliniske fund
- Evt. positiv ekstensionstest (bensmerter når lænden hyperlordoseres)
Undersøgelser
- MR-skanning
- Funktionsmyelografi
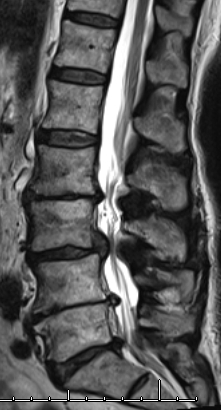
MR-skanning
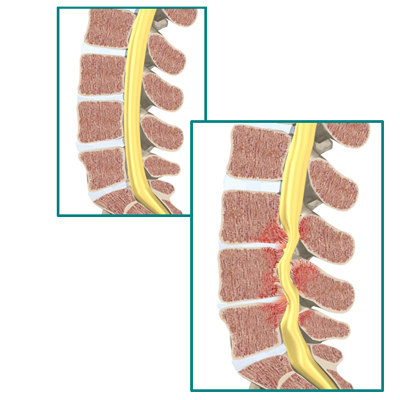
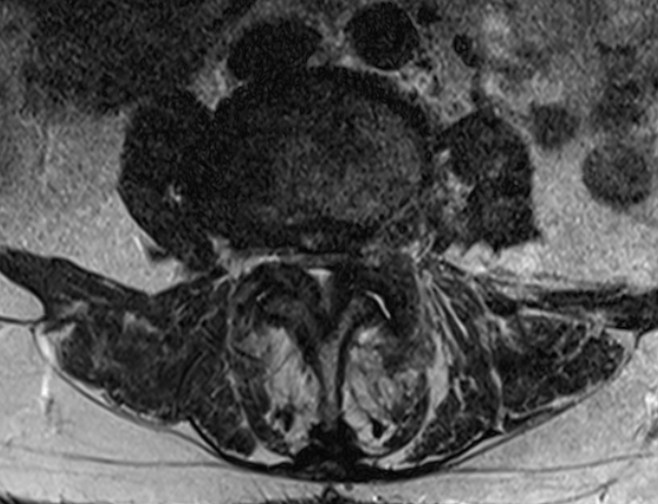
Dårlige pladsforhold på L3/L4-niveauet:
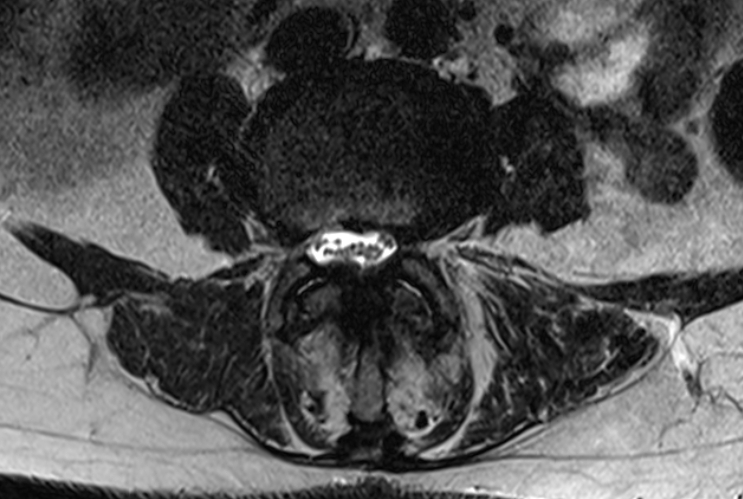
Gode pladsforhold til sammenligning:
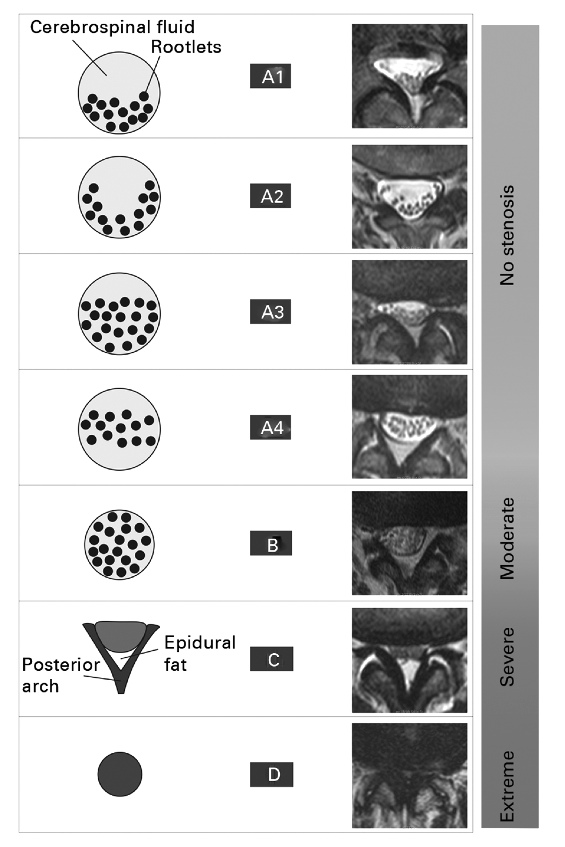
Klassifikation
Schizas-diagram til klassifikation af sværhedsgraden ved lumbal spinalstenose:
Differentialdiagnoser
- vaskulær claudicatio intermittens: check fodpulse & kapillærrespons
- diabetisk neuropati: check vibrationssansen & reflekser
- hofteartrose: FABER testen (Flexion ABduction External Rotation), bed pt placere hælen på modsatte knæ
Behandling
- analgetika
- laminektomi
Laminektomi
Postoperativ røntgenkontrol
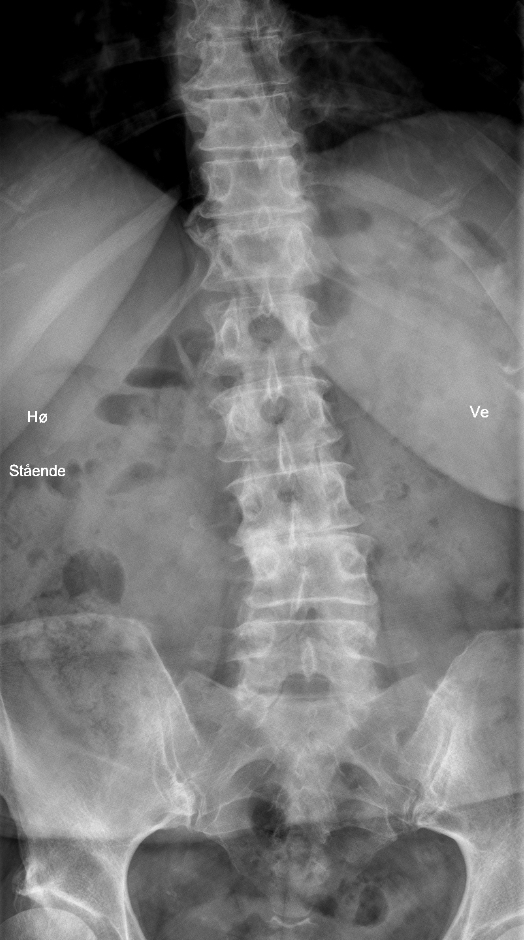
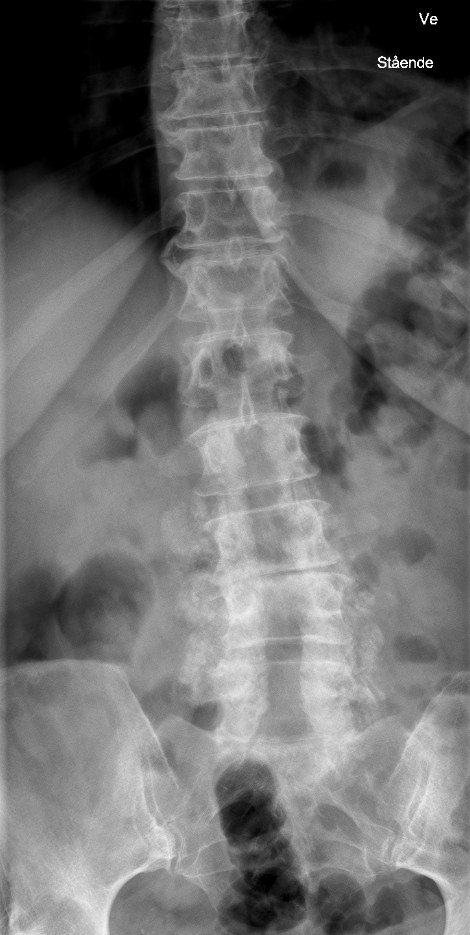
Før operation:
Efter operation (sinistrokonveks skoliose. Der er udtalt afsmalning af 3. lumbale intervertebralrum, hvor intervertebralrummet er helt udslettet. 4. Discus er højdereduceret, også 2. discus er højdereduceret. Der er foretaget laminektomi af corpus vertebra L2, L3, L4 og L5, og der er indsat knoglechips bilateralt i de opererede niveauer):
Behandling/udredning i almen praksis
Diagnosen
Stilles klinisk/annamnestisk ved oplysning om smerte i et eller begge ben under gang samt ofte i opretstående stilling.Der bør være typisk kyfoseringslettelse v. foroverbøjning/siddende stilling. Gangdistancen før tvungent stop bør være aftagende gennem længere tid, mdr.-år (pseudoclaudicatio). Neurologiske udfald kan forekomme og evt. være progredierende under gang. Sphinctersymptomer er sjældne.
Differentialdiagnoser
Vigtigste er arteriosclerose, neurologiske sygdomme afficerende højereliggende neuroner, svære myoser i lænd og glut.regioner, og i nogle tilfælde hofte/knæ-artrose. Neurologisk vurdering ved mistanke om neurologisk sygdom (ex. Spasticitet, ataxi og hyperrefleksi Perifer blodtryksmåling ved manglende fodpulse.
Konservativ behandling
Ca. 40% af patienterne bedres spontant inden for 1-1,5 år. Træning m. ekstensionsøvelser. Svømning kan evt. forsøges. Medikamentel behandling: NSAID, paracetamol og evt tramadol kan forsøges. Ved tvivl om diagnosen evt. henvendelse til prakt. reumatolog eller neurolog.
Forundersøgelse inden henvisning
Evt. us før henvisning (ved mistanke om anden årsag end spinalstenose): Rtg. af col.lumb.+bækken kun ved mistanke om evt. anden årsag (tumorer, sammenfald) Blodprøver m. hgb, leukocytter, ASAT, basiske fosfataser og CRP ved mistanke om malignitet eller infekt.
Elektiv henvisning
Patienter med et længere forløb, hvor gangdistancen før stop er faldende ned mod 100-200m, og hvor især vaskulær genese er udelukket. Patienter med begyndende lettere kraftnedsættelse (ikke føleforstyrrelser alene) evt. med forværring under gang. Gangdistancen er her ikke afgørende.
Akut henvisning
Patienter m. akutte (inden for 1 uge) opståede svære pareser i UE i et forløb med tegn på spinalstenose samt betydende spinctersymptomer skal vurderes akut.
Behandling på sygehus
Præoperativ Billeddiagnostisk undersøgelse
Stående funktionsmyelografi m. suppl. Ct-scanning er standard. MR-scanning m. MR-myelografi foretages af og til ved vanskelighed med at få gennemført førstnævnte."
Operation
Udføres af rygkirurg og består i dekompression på de ud fra det kliniske billede mest relevante snævre niveauer. Indlæggelsen foregår i sengeafd. Indlæggelsestid er normalt 5-10 dage. Hos yngre patienter (<70år) kan der være indikation for supplerende spondylodese uden implantat. Ved instabilitet foretages dese m. implantat.
Efter Udskrivelsen
Afhængig af patientens kooperationsevne tilbydes et selvtræningsprogram, rygskole eller i enkelte tilfælde bassintræning på lokalt sygehus. Der er ingen dokumenteret effekt af postoperativ optræning. Kontrol i amb. efter 3 mdr.
Operationseffekt
Det skønnes at mellem 60-80 % af patienterne oplever en vis bedring af bensmerterne og dermed gangdistancen i en periode på mellem ½ og indtil adskillige år. Reoperationer forekommer lige så vel som senere spondylodeseoperationer på grund af instabilitet. Der er ingen international konsensus om hvem, der kan opereres og heller ikke effekten.
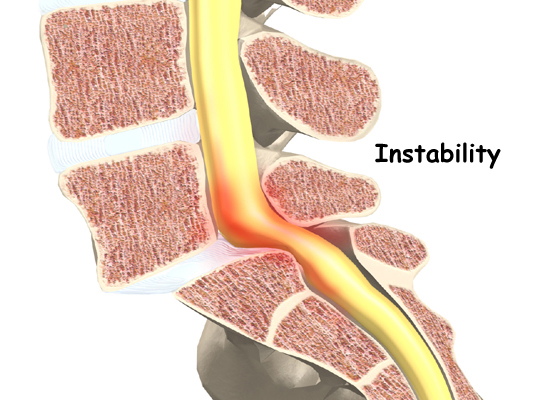
Billeder
Instabilitet?
Relevant litteratur
- Cochrane: Surgery for degenerative lumbar spondylosis 1998 og 2001,Gibson,Waddell and Grant.
- HS: Sundhedsfagligt råd for Reumatologi: Konservativ behandling af lumbal spinalstenose, afgrænsning, operationsindikation og eventuelt grundlag for en særlig ikke-kirurgisk indsats. Ved Torben Høiland Hansen, klinisk assistent, Parker Instituttet, Frederiksberg Hospital, marts 2001.